
Prolapso Genital
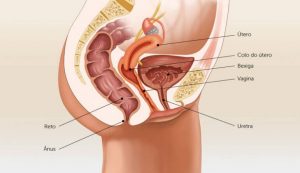
O prolapso genital ocorre quando os órgãos pélvicos (útero, bexiga, reto) saem de sua posição anatômica normal e se projetam para a vagina ou pressionam a parede da vagina. Os órgãos pélvicos são suportados por ligamentos e músculos, tecido conectivo e fáscia, conhecidos como assoalho pélvico. O enfraquecimento ou danos a essas estruturas faz com que os órgãos pélvicos saiam do seu devido lugar.
 A condição é mais comum em mulheres na pós-menopausa que tiveram filhos, mas também pode ocorrer em mulheres mais jovens e/ou que não tiveram filhos.
A condição é mais comum em mulheres na pós-menopausa que tiveram filhos, mas também pode ocorrer em mulheres mais jovens e/ou que não tiveram filhos.
Tipos de prolapso genital
Existem vários tipos diferentes de prolapso genital. O prolapso de um órgão pélvico pode ocorrer de forma independente ou junto com outros prolapsos de órgãos pélvicos. Os prolapsos são classificados de acordo com sua gravidade; primeiro, segundo ou terceiro grau.
Prolapso uterino
Um prolapso uterino envolve a descida do útero e do colo do útero no canal vaginal devido a estruturas pélvicas fracas ou danificadas.
Cistocele
A cistocele ocorre quando os tecidos que sustentam a parede entre a bexiga e a vagina enfraquecem, permitindo que uma parte da bexiga desça e pressione a parede da vagina.
Uretrocele
A uretrocele ocorre quando a uretra (tubo que vai da bexiga para o exterior do corpo) desce e pressiona a parede da vagina.
Retocele
Uma retocele ocorre quando os tecidos que sustentam a parede entre a vagina e o reto enfraquecem, permitindo que o reto desça e encoste na parede da vagina.
Sintomas do Prolapso Genital?
Os sintomas do prolapso genital diferem de acordo com os órgãos envolvidos e a gravidade do prolapso. Por exemplo, uma mulher com um prolapso menor pode não apresentar sintomas significativos.
Os sintomas mais comuns são:
- Uma sensação de que algo está caindo.
- Protuberância na vagina ou na entrada vaginal.
- Desconforto doloroso na região pélvica.
- Problemas urinários, micção frequente, esvaziamento incompleto da bexiga e infecções urinárias.
- Problemas intestinais.
- Dores nas costas.
- Problemas sexuais.
Causas do Prolapso Genital
O prolapso ocorre devido a uma fraqueza ou dano que ocorreu nas estruturas que mantêm os órgãos pélvicos no lugar.
Existem vários fatores que contribuem, incluindo:
Gravidez e parto
O fator comum mais significativo para o prolapso genital é ter filhos. Durante a gravidez, as alterações hormonais, o peso e a pressão extra do bebê podem contribuir para o enfraquecimento do assoalho pélvico. Além disso, um parto vaginal pode resultar em estruturas pélvicas sendo esticadas ou rasgadas. Muitas vezes, os danos que ocorrem durante a gravidez e o parto passam despercebidos na ocasião, com os sintomas apenas se desenvolvendo mais tarde, após a menopausa.
Menopausa / envelhecimento
O hormônio feminino estrogênio desempenha um papel importante na força do assoalho pélvico. Na menopausa, os níveis de estrogênio da mulher diminuem e, como resultado, o assoalho pélvico fica mais fraco. A falta de estrogênio neste momento, muitas vezes exacerba o dano existente que pode ter ocorrido como resultado de parto ou outros fatores. As estruturas de suporte pélvico também relaxam devido ao processo natural de envelhecimento.
Pressão no abdome
Fatores como obesidade, tosse, levantamento de objetos pesados e a presença de miomas exercem pressão sobre o assoalho pélvico. Se estas pressões ocorrem durante um longo período de tempo, elas podem enfraquecer o assoalho pélvico.
Genética
Algumas mulheres nascem com uma fraqueza nos músculos do assoalho pélvico e, portanto, correm maior risco de prolapso genital. A fraqueza congênita explica por que algumas mulheres jovens e mulheres que nunca tiveram filhos desenvolvem prolapso.
Cirurgia pélvica
As mulheres que já fizeram cirurgia de prolapso de órgãos pélvicos podem estar em maior risco de desenvolver outros prolapsos.
Tratamento do Prolapso Genital
Há uma gama de opções de tratamento disponíveis para o prolapso genital. O tratamento mais adequado dependerá do tipo de prolapso ou prolapsos, sua gravidade, a idade da mulher, seu estado de saúde e seus planos em relação à filhos. Os tratamentos podem ser divididos em três tipos, conservador, mecânico e cirúrgico. Tratamentos conservadores e mecânicos são geralmente escolhidos para casos de prolapso genital leve, mulheres grávidas e aquelas que não querem fazer cirurgia ou que não podem fazer cirurgia (por exemplo, mulheres idosas).
Opções de tratamento conservador
Mudanças de estilo de vida
Medidas simples, como perder peso (se estiver acima do peso), evitar levantar objetos pesados e tratar condições como tosse e constipação podem aliviar alguns sintomas. Todos esses fatores exercem pressão sobre o assoalho pélvico, fazendo mudanças para aliviar a pressão.
Exercícios do assoalho pélvico
Estes exercícios são projetados para fortalecer os músculos do assoalho pélvico. Os exercícios podem ser realizados com a mulher sentada, em pé ou deitada. Como em qualquer programa de exercícios, as mulheres devem começar gradualmente, aumentando o número de contrações e realizando os exercícios regularmente.
Como algumas mulheres têm dificuldade para localizar os músculos apropriados e realizar os exercícios corretamente, é comum que se busque ajuda de um fisioterapeuta especializado em assoalho pélvico para aprender as técnicas corretas.
Cirúrgico
Se as opções de tratamento não cirúrgico não fornecerem alívio suficiente dos sintomas, o reparo cirúrgico do prolapso genital é necessário. Geralmente, o objetivo da cirurgia é reparar e reconstruir as estruturas de suporte pélvico para que os órgãos pélvicos sejam restaurados às suas posições normais.
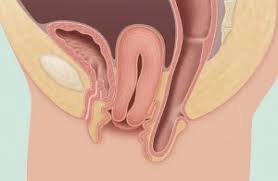 Há uma série de diferentes procedimentos cirúrgicos e abordagens para tratar o prolapso genital. O procedimento mais adequado dependerá de qual órgão ou órgãos tenha descido, da idade da mulher, do seu histórico de cirurgias pélvicas e se deseja manter seu útero. Em muitos casos, mais de um órgão pélvico sai do lugar e, portanto, é necessária uma combinação de procedimentos.
Há uma série de diferentes procedimentos cirúrgicos e abordagens para tratar o prolapso genital. O procedimento mais adequado dependerá de qual órgão ou órgãos tenha descido, da idade da mulher, do seu histórico de cirurgias pélvicas e se deseja manter seu útero. Em muitos casos, mais de um órgão pélvico sai do lugar e, portanto, é necessária uma combinação de procedimentos.
Reparação vaginal
Isso envolve um reparo nos tecidos que sustentam a parede vaginal. Existem alguns tipos diferentes de reparo vaginal dependendo de onde a fraqueza está localizada. Um reparo vaginal é realizado através da vagina, mas às vezes também é realizado por laparoscopia.
Histerectomia
Este procedimento envolve a remoção do útero para o tratamento do prolapso uterino. Uma histerectomia é realizada em conjunto com outros procedimentos. Uma histerectomia geralmente é feita através da vagina, mas uma abordagem abdominal pode ser necessária se o útero for grande.


